【いつのまにか骨折】骨粗鬆症は予防が大切【運動と食事と検診を】

「いつのまにか骨折」という言葉は聞いたことありますか?
何らかの外傷や機転もないにも関わらず、いつのまにか骨折していることから「いつのまにか骨折」とネーミングがつけられています。
加齢に伴って骨量が減少して若い時よりも骨が折れやすくなりますが、それ以上に骨量が減少することを骨粗鬆症といいます。
骨粗鬆症になるとひどい人では咳をしただけで骨折したりします。
骨粗鬆症は予防が一番大切です。
自身が高齢者という方はもちろんですが、親や祖父母など家族のためにも知っておいて損はない知識です。
この記事を読んで、ぜひ骨粗鬆症を予防するための方法を知っておきましょう!

骨粗鬆症や圧迫骨折について【いつのまにか骨折とは】

骨粗鬆症とは
加齢に伴って骨量が減少しますが、それ以上に骨量が減少するものを骨粗鬆症といいます。
骨粗鬆症は「骨強度の低下によって、骨折のリスクが高くなる骨の障害」(2000年;NIHコンセンサス会議)と定義されています。
骨強度 = 骨密度(70%) × 骨質(30%)
建築物でいえば、骨密度はセメント、骨強度は鉄筋のイメージをもってもらえばいいかと思います。
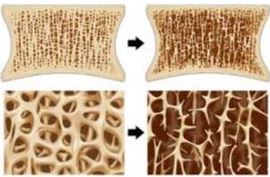
※骨粗鬆症患者数:約1300万人(男性300万人、女性980万人)
骨強度がなぜ低下するかというと、様々な要因がいわれています。
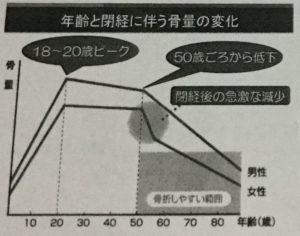
18~20歳をピークとして、加齢を基盤として徐々に低下していくのですが、50歳ごろから急速に低下し始めます。
-300x174.jpg)
特に閉経後の女性に急速な低下がみられてきます。
これは女性ホルモンであるエストロゲンの低下が主因となります。
その他にも疾患によるものや様々な要因がありますが今回は詳細は割愛します。
こうして骨粗鬆症が目に見えない変化として進行していきます。
そして転倒や軽微な外力で骨折してから骨粗鬆症に気づくことになるのです。
骨折して病院にいったときに発見してからでは遅いですよ。
もうすでに骨粗鬆症がかなり進行している場合がほとんどです。
いつのまにか骨折とは【痛くないの?】
こうした骨粗鬆症を基盤として「いつのまにか骨折」が起こってしまうのです。
高齢者では、日常生活で転倒して尻もちをついたり、重い物を持ち上げたときなど何らかの受傷機転(思い当たること)を契機に脊椎の圧迫骨折を起こすことが多いです。
しかし、実際には気づかないうちに骨折を生じていることが多いのもこの骨折の特徴です。
そのため、「いつのまにか骨折」というネーミングがつけられています。
なぜ骨折しているのに気づかないと不思議に思うかもしれません。
症状がないということを医学用語では「無症候性」といわれます。
圧迫骨折の2/3は無症候性であり、すなわち痛みや症状を伴わない骨折なのです。
背中の曲がった高齢者を街中で見かけることも多いとは思います。
骨折を繰り返すごとに背中の曲がったいわゆる円背といわれるそういう背骨が作られていくのです。
骨粗鬆症を予防するためにまずは検査を受けること

骨粗鬆症の診断について
骨粗鬆症の診断手順は以下のように定められています。
-300x183.png)
骨量の検査(骨密度)と骨代謝マーカーの検査が主となります。
骨量検査は色んな部位で測れるものがあります。
DXA法(腰椎・大腿骨近位部)、DXA法(橈骨)、QUS法(踵骨など)、MD法(第2中手骨)などがありますが、末梢部位より中枢部位のものの方が正確性があるといわれます。
しかし、病院やクリニックにより置いている検査機器が異なるため確認するとよいでしょう。
骨密度とは独立した骨折危険因子をみれるものとして、骨吸収マーカーも行われることがあります。
骨は分解と合成を絶えず繰り返しており、尿中や血中の状態をみて骨吸収と骨形成の機能を評価しているとおもっていただければいいかと思います。
骨粗鬆症の検査について
ここで大事なのは、骨折してからではもうすでに遅いということです。
早期の骨粗鬆症の段階で治療を開始することが大事になってきます。
そうすることで将来の骨折を予防できる可能性があるのです。
特に閉経後の女性には骨粗鬆症の検査を行ってもらいたいと思います。
しかし、実際は骨粗鬆症の検査率は以下のようにかなり低くなっています。
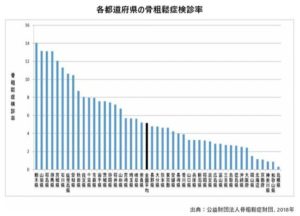
都道府県によってかなり骨粗鬆症検診率に差があります。
一番多い栃木県でも14%で、一番少ない島根県にいたっては1%以下となっています。
骨粗鬆症の検診を受けて早期から治療を開始することで進行を予防できます。
そうすることで転倒や軽微な外力での骨折を予防することができ、将来的な介護状態の予防にもつながります。
ぜひ、50代以降の方は一度受診してみましょう!
骨粗鬆症の治療

骨粗鬆症の治療は薬・運動・食事の3本柱となります。
薬はもちろん効果が高いのですが、その土台となるのは運動と食事になります。
ギプスをつけて固定をして動かさないでいると骨量が低下することが知られています。
レントゲンでも骨量が多いとより白く映り、骨量が少ないと黒っぽく映ります。
そのためケガで患部を固定したり免荷(体重をかけないこと)したりすると骨量が低下し黒っぽく映ることはよくあります。
運動不足の人にも同様のことが起こってきます。
体重をかけたり負荷をかけないと骨形成の促進は行われないのです。
では、どういう運動を行うのがいいのかというと、繰り返しの荷重負荷がいいといわれています。
すなわち、歩行です!
歩くことで足・膝・股関節・脊柱すべてに繰り返しの荷重をかけることができます。
どんどん歩きましょう。
あとは脊椎の椎体骨折に関していえば、腹筋運動ではなく背筋運動がいいといわれています。
椎体骨折を起こすと背骨の前側がつぶれて背中が丸くなってきます。
腹筋運動はどちらかというとそれを助長する方向の運動になってしまいます。
背筋運動を行うようにすることで適切な荷重負荷をかけられることと背筋の強化を行うことで予防できます。
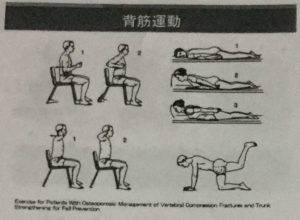
注意点としては、すでに骨折を起こしている椎体に行うことで悪化することがあるので、あくまでも予防という観点になります。
そういったリスクもあるため、すでに椎体骨折を起こしているもしくは起こしかけているなどの場合は、必ず医師に相談の上で行うようにしましょう。
また骨の形成には栄養も大事になってきます。
【骨粗鬆症に関連する栄養素】
≪カルシウム≫ 骨の主要材料(食事から摂取)
≪ビタミンD≫ カルシウムを腸に吸収(食事から摂取、日光浴から)
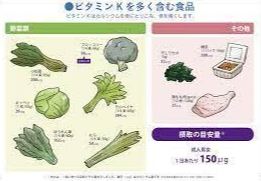
≪ビタミンK≫ カルシウムを骨に運ぶ(食事から摂取)
骨の材料はカルシウムですが、カルシウムだけとっていても不十分です。
カルシウムを吸収するためにはビタミンDも大事になります。
日光浴をすることでもビタミンDは形成されるといわれます。
冬であれば日向で1時間、夏であれば木陰で30分を目安にしましょう。
またカルシウムを骨に運ぶためにはビタミンKも大事になります。
ビタミンKを多く含む食品の一つに納豆が挙げられます。
関西出身の僕はあまり食べませんが、、、笑


まとめ
・これから日本は高齢化社会がどんどん進んでいきます
・加齢を基盤として骨粗鬆症は進行していきます
・骨折をしてからでは遅い!
・骨粗鬆症は早期から対策することで予防できます
・閉経後の女性で急速に骨粗鬆症が進行することがあります
・骨粗鬆症検査率はかなり低いですが、ぜひ積極的に受診するようにしましょう
・骨粗鬆症の予防の3本柱は薬、運動、栄養です
・骨粗鬆症予防をしっかりして健康な生活を送りましょう
それでは、また!









